

产妇32岁,因“停经36+5周,发现前置胎盘3个月”于1月12日收入院。曾流产过三次,于2015年行宫腔镜下子宫纵膈切除术,2017年因“继发性不孕症、双侧输卵管阻塞、浆膜下子宫小肌瘤、双侧多囊卵巢”做过多次手术。去年5月因不孕症行了四次胚胎移植术(试管婴儿)才成功有了宝宝,十分不易。
患者入院后予吸氧、监测血压、监测胎心胎动、宫缩、阴道流血流液等情况,超声检查显示单胎晚孕横位(胎儿发育相当于38周+)、完全型前置胎盘状态,胎盘下缘完全遮盖子宫内口,局部与子宫肌层分界不清,胎心率稍快,拟行剖宫产术终止妊娠。
孕中期的风险评估,重点的高危管理,孕妇与家属积极配合孕前预防出血、纠正贫血等措施,多次超声检查和孕晚期的核磁共振对前置胎盘血流、粘连、植入情况的评估和分娩出血预案,详细讨论如何减少出血的多种手术方案。
妇产科组织功能科、影像科、介入科、麻醉科、输血科、新生科多学科讨论,做好充分准备和严重产后出血的预案,联系麻醉科行等容稀释自体血回输,联系输血科备血、联系介入科随时准备介入治疗,联系新生儿科做好台上协助抢救新生儿准备。
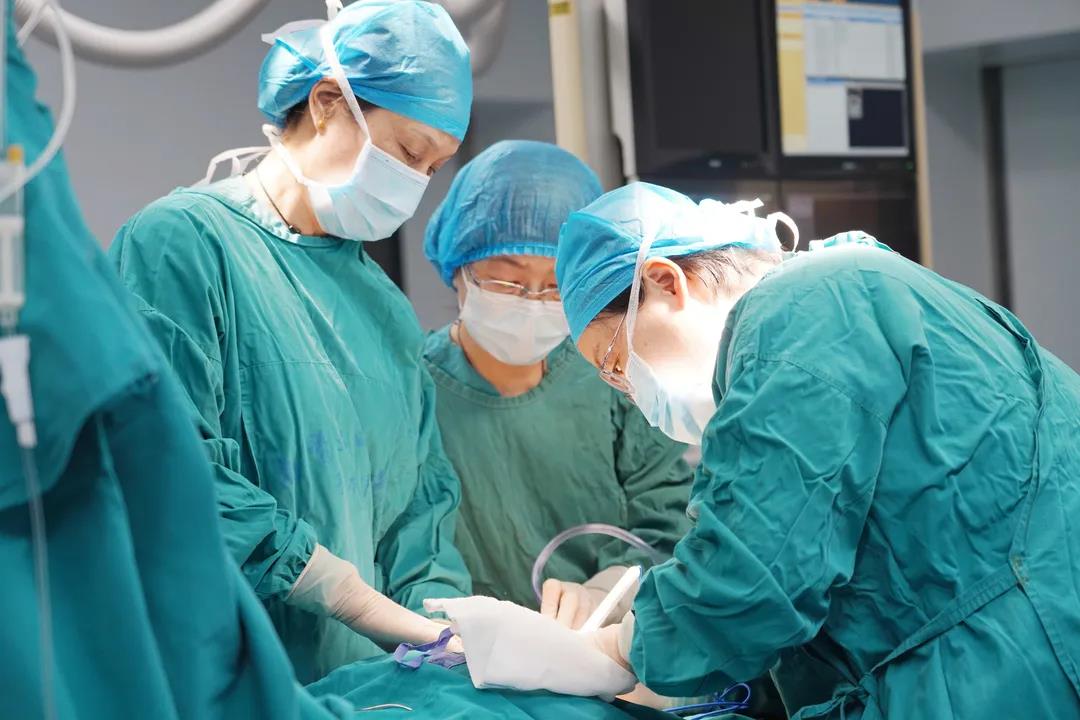
1月18日,南医大四附院DSA杂交手术室里,所有人严阵以待,妇产科团队在蛛网膜下腔阻滞麻醉方式下行剖宫产手术。
郝群主任主刀,陈燕副主任、吴帼蕴副主任协助,协助术中做好药物促宫缩、缝扎血管、子宫捆绑、宫腔填塞、子宫切除等止血预案。术中发现子宫下段血管迂曲明显,在子宫中段肌层作一小横切口,切口下方为胎盘组织,快速打洞后破膜后见胎儿横位,徒手牵引胎儿双足后以臀位顺利助娩一女婴,清脆的啼哭声响彻整个手术室,体重3200g,Apgar分:10分。
孩子安全了,但妈妈还没脱离危险,手术紧张地进行着,不敢放松一丝一毫。郝主任利用止血带捆绑子宫下段,见胎盘重度粘连,大部分因粘连不能自娩,行人工剥离,下段处致密粘连考虑局部植入,尽可能予拨除胎盘组织,见表面毛躁,不平整。胎盘剥离面毛糙、广泛渗血,予药物促宫缩、宫腔紧密填塞纱条一根。
术后探查子宫下段收缩不佳,故予阴道填塞纱条一根压迫止血。术中出血1000ml,回输自体血300ml,紧急联系血库申请输血,于麻醉复苏室输血并观察病情。
术后2小时监测脉搏较前增快,贫血貌加重,查动脉血气分析提示血红蛋白持续下降,考虑存在产后出血,联系介入科杨帆主任,急诊行子宫动脉栓塞术,准备介入手术期间继续输血。介入手术顺利。
返回产科病房,予特级护理,查血浆纤维蛋白原低,补充凝血因子,纠正凝血功能,监测生命体征,适时复查血常规及凝血功能、血红蛋白未见明显下降,凝血功能明显改善,抗炎补液促宫缩治疗。
术后24小时取出宫腔填塞纱条,出血不多。后继续监测生命体征,吸氧,补液、促宫缩治疗,记24小时出入量,现监测生命体征平稳,患者无不适。妇产科团队也终于长舒一口气,放下心来。
产妇预后良好,她握着医生的手笑着说:“一开始知道高危妊娠的时候还是很紧张的,但是医生就像妈妈一样,她的手放在我的手上,让我很有安全感!”她的丈夫也连连点头:“我们对医院和妇产科团队也是充分地信任,在这里迎接我们的宝宝,很安心、很放心!”